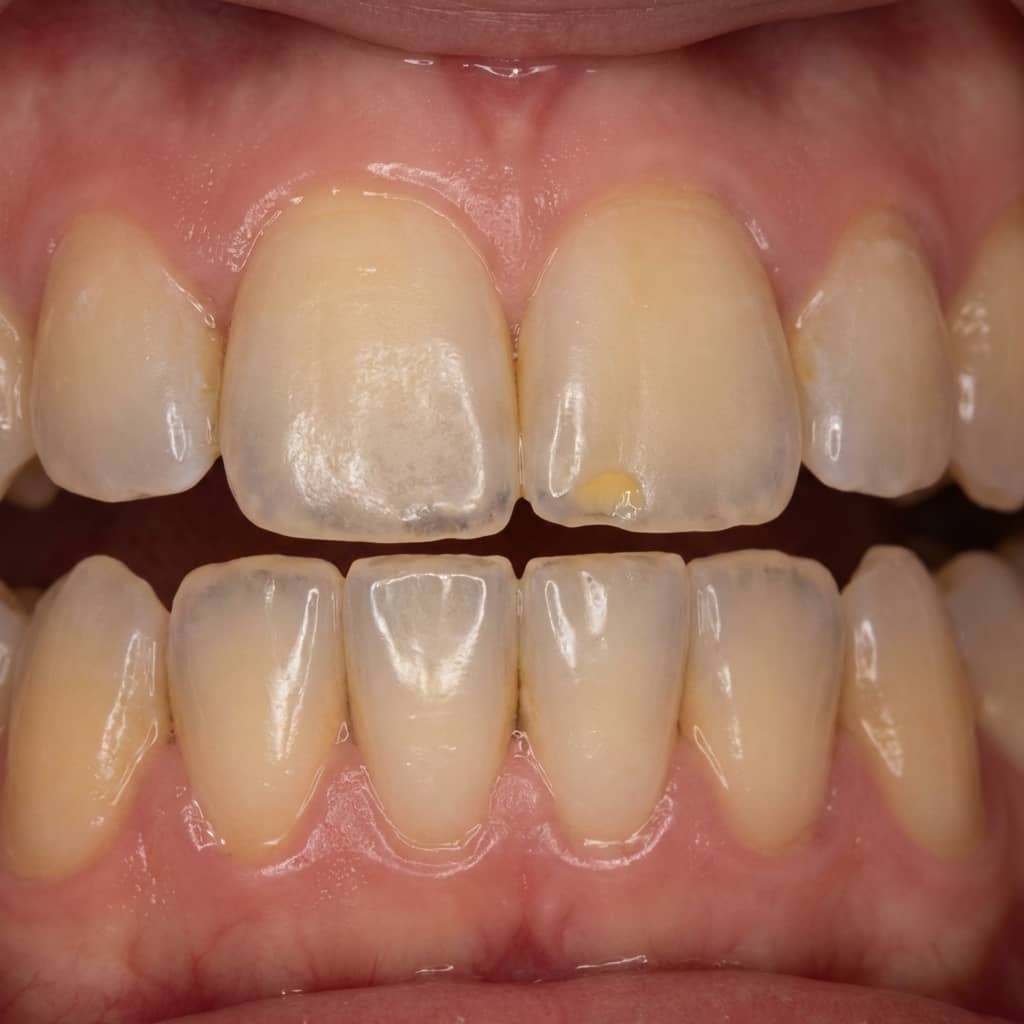
¿Te has notado los dientes más “transparentes” en las puntas, más amarillentos aunque te los cepilles bien, o con una sensibilidad que aparece de la nada? ¿Te da la sensación de que el esmalte ya no es el de antes y que, por más que cambias de pasta, la cosa no mejora? Si te suena, puede que no estés ante una caries típica, sino ante un problema cada vez más común: la erosión dental.
La erosión dental es un desgaste químico del esmalte provocado por ácidos, y sí: puede venir de lo que comes y bebes, pero también de algo que mucha gente no relaciona con la boca, como el reflujo gastroesofágico o ciertos hábitos “sanos” mal entendidos (zumos cítricos a diario, agua con limón, bebidas isotónicas, vinagres, etc.). Y lo más delicado es esto: la erosión no se repara sola. El esmalte perdido no vuelve. Lo que sí podemos hacer es frenar el proceso, reforzar las superficies, reducir la sensibilidad y, si hace falta, rehabilitar zonas ya desgastadas para que vuelvas a masticar y sonreír con normalidad.
En Paterna, vemos este problema con frecuencia en dos perfiles muy distintos: personas jóvenes con hábitos “fit” (bebidas energéticas o isotónicas, cítricos, suplementos ácidos) y adultos con estrés, bruxismo o reflujo que llevan años sin tratar. La buena noticia es que, si se identifica pronto, se puede controlar de forma muy eficaz.
En este artículo vas a encontrar una guía completa y práctica sobre la erosión dental: cómo se diferencia de la caries y la abrasión, qué señales la delatan, qué hábitos la disparan (incluidos los que parecen saludables), cómo la diagnosticamos y qué tratamientos actuales funcionan para detenerla y recuperar tu sonrisa.
Qué es la erosión dental y por qué no es “solo desgaste”
La erosión dental es la pérdida progresiva de tejido dental duro (principalmente esmalte, y después dentina) por acción de ácidos, sin intervención directa de bacterias. Dicho de otra forma: el ácido desmineraliza el esmalte, lo reblandece y lo va adelgazando con el tiempo. Por eso muchas personas describen que “se les están gastando” los dientes.
Es clave entender esto: la erosión no es lo mismo que una caries. En la caries, las bacterias metabolizan azúcares y generan ácidos que atacan el diente. En la erosión, el ácido llega desde fuera (alimentación, bebidas) o desde dentro (reflujo, vómitos) y ataca directamente la superficie. En ambos casos se pierde mineral, pero el origen y el patrón suelen ser distintos.
Erosión, abrasión y atrición: tres desgastes que se confunden
En consulta, es muy habitual que el paciente diga: “Tengo desgaste”. Perfecto, pero ¿de qué tipo? Porque el tratamiento cambia mucho según el mecanismo.
1) Erosión: desgaste químico por ácidos
- El esmalte se disuelve por exposición frecuente a ácidos.
- La superficie puede verse lisa, brillante, “pulida”.
- Las puntas de los incisivos pueden volverse más transparentes.
2) Abrasión: desgaste mecánico por cepillado o hábitos
- Se produce por fricción: cepillado fuerte, cepillos duros, pastas abrasivas, morder objetos, etc.
- Es típico ver “muescas” cerca de la encía (lesiones cervicales).
- Puede coexistir con recesión gingival, pero el origen principal es mecánico.
3) Atrición: desgaste por contacto diente con diente
- Se produce por masticación intensa o, muy a menudo, por bruxismo.
- Se ven facetas planas en bordes y superficies de mordida.
- Suele acompañarse de tensión mandibular o dolores musculares.
Lo normal, siendo sinceros, es que en un mismo paciente haya una mezcla. Por ejemplo: ácido reblandece el esmalte (erosión) + aprietas por la noche (atrición) + cepillas fuerte para “limpiar más” (abrasión). Esa combinación acelera el desgaste como si fuera un “combo” perfecto para hacer daño.
¿Por qué es un problema real y no solo estético?
Porque cuando el esmalte se adelgaza, el diente pierde su “armadura”. Y eso abre la puerta a varias complicaciones:
- Sensibilidad al frío, calor o dulce, porque la dentina queda más expuesta.
- Cambios de color: el diente se ve más amarillento al transparentarse el esmalte y verse más la dentina.
- Mayor riesgo de fracturas y fisuras, sobre todo en dientes ya restaurados.
- Pérdida de altura de mordida en casos avanzados: la cara puede verse “más cerrada” y aparecen molestias en la mandíbula.
- Problemas funcionales: masticación menos eficiente, roces, y en casos severos, dolor al morder.
El detalle clave: el esmalte no se regenera
Esto es lo que más conviene tener claro. La dentina y el esmalte no “vuelven a crecer” como una uña. Podemos remineralizar parcialmente superficies reblandecidas si actuamos pronto, pero cuando hay pérdida real de volumen, la solución pasa por proteger y reconstruir, no por esperar.
Señales tempranas: cómo sospechar erosión antes de que el daño sea grande
La erosión suele avanzar de forma silenciosa. No siempre duele al principio, y por eso se detecta tarde. Si te identificas con varias de estas señales, merece la pena revisarlo:
Transparencia en bordes de incisivos
Los dientes delanteros pueden verse más “cristalinos” en la punta. En fotos con flash se nota especialmente.
Superficies lisas y brillantes, como “pulidas”
La erosión no suele crear agujeros oscuros como la caries; deja superficies más lisas, a veces con pequeñas concavidades.
Sensibilidad irregular
Un día molesta el helado, otro día no. O duele al cepillado sin una caries visible. Eso es típico cuando hay dentina más expuesta.
Empastes que “sobresalen”
Un signo muy revelador: el esmalte se pierde y los empastes antiguos parecen más altos, como si el diente se hubiese “hundido” alrededor.
Pequeñas concavidades en zona cervical
Cerca de la encía pueden aparecer lesiones en forma de “cuenco”. Si son por erosión, suelen ser lisas; si son por abrasión, a veces tienen bordes más marcados.
¿Te suena y además tienes acidez o reflujo?
Si encima tienes ardor, carraspera, tos nocturna o sensación de ácido, la sospecha se dispara. En ese caso, la erosión puede venir desde dentro, y el patrón suele ser muy característico en paladar y caras internas.
Principales causas de erosión dental y tratamientos eficaces para frenarla en Paterna
La gran pregunta es: ¿de dónde viene el ácido? En la práctica, hay dos orígenes principales: extrínseco (dieta/bebidas) e intrínseco (ácido del estómago). La mayoría de casos combinan ambos en distinta proporción, y por eso un plan eficaz siempre incluye cambios de hábitos y tratamiento profesional.
Causas más frecuentes: lo que más vemos en consulta
Vamos a lo concreto. Estas son las causas que más se repiten en pacientes de Paterna con erosión dental.
1) Bebidas ácidas de consumo habitual
Los sospechosos habituales:
- Refrescos (incluidos “zero” o sin azúcar: el problema aquí es el ácido, no solo el azúcar).
- Bebidas energéticas y isotónicas (muy comunes en gimnasio y deportes).
- Aguas saborizadas y algunas bebidas “fitness”.
- Vino y ciertas bebidas alcohólicas ácidas.
El problema no es tomarlas una vez, sino la frecuencia. Si tu boca recibe ácido a sorbitos durante una hora, el esmalte permanece reblandecido mucho más tiempo. Y si encima te cepillas justo después, arrastras ese esmalte reblandecido como si lijaras.
2) “Hábitos sanos” que, sin querer, dañan el esmalte
Aquí entra lo típico que sorprende:
- Agua con limón a diario (y peor si la vas bebiendo a sorbitos).
- Zumos cítricos frecuentes (naranja, pomelo, limón).
- Vinagre de manzana y “shots” ácidos por la mañana.
- Dietas con alta carga de frutas ácidas sin medidas de protección.
Ojo: no es que la fruta sea “mala”. El punto es cómo y cuándo la consumes, y qué haces después. La erosión suele ser un problema de hábitos repetidos, no de un alimento puntual.
3) Reflujo gastroesofágico (ERGE) y reflujo “silencioso”
Esta es una causa infradiagnosticada. El ácido gástrico es mucho más agresivo que el de la mayoría de bebidas. Cuando asciende hacia la boca:
- Ataca especialmente las caras internas de dientes superiores.
- Puede provocar desgaste en molares por la zona palatina.
- A veces no hay ardor típico: hay tos, carraspera, ronquera o mal sabor nocturno.
Si el origen es reflujo, tratar solo la boca sin controlar el factor digestivo es como intentar achicar agua sin cerrar el grifo.
4) Vómitos recurrentes o trastornos alimentarios
Es una causa clínica importante. El ácido del vómito puede producir erosiones severas, especialmente en superficies internas. Es un tema delicado y requiere un abordaje profesional con sensibilidad, sin juicios, y coordinado con el equipo médico adecuado.
5) Boca seca (xerostomía) y baja saliva
La saliva protege: neutraliza ácidos y aporta minerales para remineralizar. Si hay poca saliva (por medicación, estrés, respiración bucal, etc.), la erosión progresa más rápido. Además, aumenta el riesgo de caries.
6) Erosión + bruxismo: el acelerador
Cuando el esmalte está reblandecido por ácidos y además hay apretamiento nocturno, el desgaste mecánico se multiplica. Es típico en personas con estrés que consumen bebidas ácidas y aprietan por la noche. Ahí conviene proteger con férula y ajustar hábitos.
Checklist rápido: ¿podría estar afectándote?
- ¿Consumes bebidas ácidas casi a diario?
- ¿Bebes a sorbitos durante mucho tiempo?
- ¿Te cepillas justo después de tomar cítricos o refrescos?
- ¿Tienes acidez, reflujo, tos nocturna o carraspera?
- ¿Notas dientes más sensibles o “transparentes”?
Si has respondido que sí a varias, es bastante probable que haya erosión o un riesgo alto de desarrollarla.
Tratamiento en clínica: cómo frenamos la erosión y protegemos tus dientes
Un plan serio tiene dos objetivos: detener el desgaste y recuperar función/estética si ya hay pérdida de estructura. En Clínica Dental Crespo (Paterna), el enfoque habitual es escalonado: primero controlamos causa y sensibilidad, y luego reconstruimos si hace falta.
1) Diagnóstico fino: no es “a ojo”
Para tratar bien, hay que medir. En consulta se valora:
- Localización del desgaste (patrón típico de dieta vs reflujo).
- Grado de pérdida (si hay solo reblandecimiento o ya hay dentina expuesta).
- Presencia de fisuras, empastes antiguos o fracturas.
- Salud de encías y riesgo de caries asociado.
En ocasiones, se utilizan registros fotográficos y controles periódicos para comprobar si el desgaste se ha estabilizado o sigue avanzando.
2) Desensibilización y refuerzo del esmalte
Cuando hay sensibilidad, no se trata solo de “aguantar”. Se puede mejorar de forma clara con:
- Aplicaciones profesionales de agentes desensibilizantes.
- Barnices de flúor de alta concentración.
- Recomendación de pastas específicas (no abrasivas) y protocolos de uso.
Esto ayuda a bloquear túbulos dentinarios y a reducir la molestia. Además, fortalece superficies que aún pueden remineralizarse parcialmente.
3) Sellado de zonas erosionadas con resinas fluidas
En lesiones iniciales o moderadas, una opción muy eficaz es sellar la zona con materiales adhesivos:
- Protegen la dentina expuesta.
- Reducen sensibilidad de forma rápida.
- Evitan que el ácido siga atacando esa superficie directamente.
Es un tratamiento conservador y, bien mantenido, puede durar años.
4) Reconstrucciones estéticas (composite) para recuperar forma y altura
Cuando ya hay pérdida de volumen, sobre todo en bordes incisales o en superficies de mordida, se plantean reconstrucciones con composite:
- Recuperan la forma natural del diente.
- Mejoran la estética (menos transparencia, mejor color).
- Restauran la función y la guía de mordida.
Además, permiten un enfoque muy gradual: se reconstruye lo necesario sin tallar de más.
5) Carillas, coronas o rehabilitación oral en erosión avanzada
Cuando la erosión es severa, con pérdida de altura de mordida o desgaste generalizado, a veces hay que ir un paso más allá. En estos casos, el tratamiento se planifica como una rehabilitación:
- Se estudia la dimensión vertical (la altura a la que cierran los dientes).
- Se decide si conviene reconstruir por fases (provisional + definitivo).
- Se valoran opciones como carillas, incrustaciones o coronas según cada diente.
El objetivo es que vuelvas a masticar cómodo, sin dolor y con una sonrisa armónica. En Paterna, este tipo de tratamientos se planifican con especial cuidado para que el resultado sea natural y estable.
6) Si hay reflujo: coordinación y hábitos para que el tratamiento dure
Si sospechamos reflujo (especialmente el “silencioso”), lo correcto es aconsejar una valoración médica. Desde el punto de vista dental, además, se ajustan rutinas:
- Evitar cepillado inmediato tras episodios de acidez (esperar y enjuagar primero).
- Refuerzo con flúor y protocolos remineralizantes.
- Protección nocturna si hay bruxismo asociado.
La clave del éxito: frenar la causa antes de reconstruir en serio
Reconstruir un diente erosionado sin controlar la causa es pan para hoy y problemas para mañana. Primero estabilizamos el proceso, y luego, si hace falta, rehabilitamos. Así el tratamiento dura y no es una carrera de “arreglar lo mismo” cada cierto tiempo.
Qué puedes hacer en casa (de verdad) para parar la erosión sin empeorarla
La parte doméstica es decisiva. La erosión se frena con estrategias sencillas, pero bien aplicadas. Aquí van las más eficaces:
1) Cambia el “cómo” consumes ácido, no solo el “qué”
- Mejor tomar bebidas ácidas en una sola toma que a sorbitos durante horas.
- Si las tomas, usa pajita cuando sea posible (reduce contacto con dientes anteriores).
- Evita retener la bebida en boca.
2) No te cepilles justo después de ácido
Este punto es oro. Tras ácido, el esmalte está reblandecido. Si cepillas en ese momento, aumentas el desgaste. Mejor:
- Enjuaga con agua.
- Espera 30–60 minutos.
- Entonces cepilla con suavidad.
3) Usa una pasta adecuada y un cepillo suave
Pastas muy abrasivas o blanqueadoras usadas sin control pueden empeorar el desgaste. En erosión conviene:
- Pasta poco abrasiva, con flúor.
- Si hay sensibilidad, pasta desensibilizante.
- Cepillo de cerdas suaves y técnica sin presión excesiva.
4) Si tienes reflujo, protege la boca por la noche
El reflujo nocturno es especialmente dañino. Además de la valoración médica, ayuda:
- No acostarte justo después de cenar.
- Evitar cenas muy copiosas o ácidas.
- Consultar si conviene elevar ligeramente la cabecera.
5) Saliva: tu defensa natural
Si notas boca seca, es importante tratarlo. Algunas medidas:
- Hidratación frecuente.
- Chicles sin azúcar (si no hay dolor mandibular) para estimular saliva.
- Revisar medicación con el médico si procede.
Un error típico: “me hago un blanqueamiento para que se vean mejor”
Si hay erosión y dentina expuesta, un blanqueamiento sin estudio puede aumentar sensibilidad y no resolver el problema de base. Primero se estabiliza el esmalte y se protege la estructura; después se valora la estética con criterio.
¿Cuándo deberías venir a revisión si vives en Paterna?
Si notas sensibilidad frecuente, transparencia en bordes, desgaste visible, cambios de color, o si te han comentado que “tienes desgaste” sin más explicación, lo sensato es hacer una valoración completa. La erosión dental es uno de esos problemas en los que el tiempo importa: cuanto antes se detecta, menos invasivo y más conservador es el tratamiento.
Además, si hay reflujo o hábitos ácidos diarios, un plan bien ajustado puede ahorrarte mucha sensibilidad, muchas reconstrucciones futuras y, sobre todo, la sensación de que tus dientes “se están gastando” sin freno.